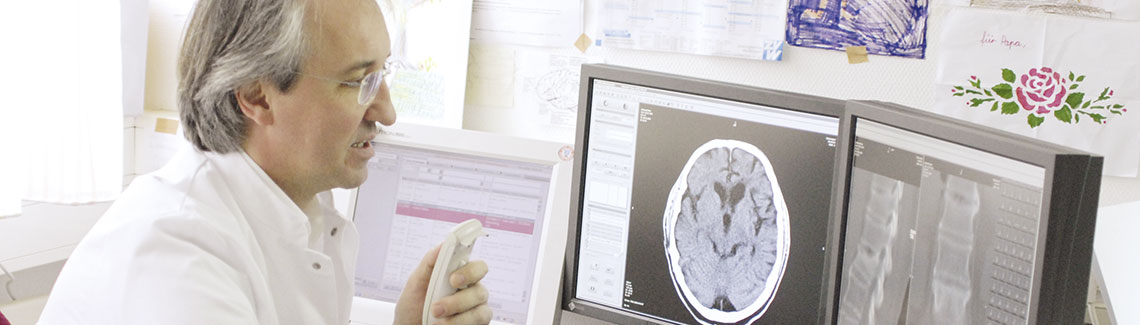
Interventionelle Radiologie
Was ist interventionelle Radiologie?
Der Begriff Intervention stammt ab vom lateinischen Wort "intervenire" (dazischengehen, einschreiten, eingreifen). Die Radiologie ist mit ihren diagnostischen Verfahren (CT, Angiographie, Ultraschall, MRT) in der Lage, in den lebendigen Körper hineinzuschauen ohne ihn zu öffnen, wie es die Chirurgie tun muss. Es ist deshalb mithilfe dieser Verfahren möglich, Katheter, dünne Eingriffswerkzeuge oder Sonden bildgesteuert so zu platzieren, das kleine Eingriffe möglich sind. Diese radiologischen Verfahren bezeichnet man als Interventionen.
Viele radiologische Interventionen sind ambulant und in örtlicher Betäubung durchführbar und haben die früher notwendigen chirurgischen Eingriffe ersetzt. Dazu gehören:
- Behandlungen von Blutgefäßen (Öffnen von Gefäßverschlüssen, Stoppen von Blutungen)
- Gezielte Applikation von Medikamenten zur Schmerztherapie, z.B. an der Wirbelsäule
- Entnahme von Gewebeproben aus dem Körperinneren
- Drainage von krankhaften Füssigkeitsansammlungen, wie Abszesse oder Blutergüsse
- Tumorbehandlung durch gezielte Chemotherapie-Gabe in die tumor-versorgenden Arterien und Verschluss dieser Gefäße zur Erzeugung eines Tumorinfarkts
- Platzierung von Sonden zur Hitzeablation von Tumoren der Leber, der Nieren, der Lunge, etc.
- Legen von zentralvenösen Zugängen (Ports, PICC-lines) zur Chemotherapie oder parenteralen Ernährung
Röntgendiagnostik (einschließlich Spezialverfahren)
Hier können Sie sich über folgende Untersuchungs- und Spezialverfahren informieren:
- Allgemeine Informationen zur Röntgenaufnahme
- Digitales Röntgen
- Durchleuchtungsuntersuchungen des Magen-Darmtrakts
- Phlebographie
- Diagnostik der Schluckstörung mit Videokinematographie
- Defäkographie (Dynamische Beckenbodenuntersuchung)
- Myelografie
- Ganzbeinaufnahme
Sonographie (Ultraschall)
Das Prinzip der Sonographie beruht auf der Anwendung von Ultraschallwellen im nicht-hörbaren Bereich. Hierbei handelt es sich um hochfrequente mechanische Schwingungen mit Frequenzen zwischen 1 und 12 MHz. Die häufigsten Anwendungen liegen in einem Bereich von 3,5 bis 7,5 MHz. Ultraschallwellen breiten sich in Materie mit einer Geschwindigkeit von 1550 m/sec aus. Das Verfahren arbeitet also ohne Belastung durch Röntgenstrahlen und kann unbedenklich auch in der Schwangerschaft eingesetzt werden.
Die Ultraschallwellen werden im so genannten "Schallkopf" durch piezoelektrische Kristalle erzeugt, die die von einem Generator kommenden elektrischen Impulse in Schallwellen umwandeln. Diese Schallwellen werden als Impuls ausgesandt, dringen in den zu untersuchenden Körperteil ein und erfahren je nach Zusammensetzung des Gewebes und der zwischen Geweben unterschiedlichen Zusammensetzung bestehenden Grenzflächen Absorption, Streuung, Reflexion oder Brechung in unterschiedlichem Maße. Anschließend wirkt der Schallkopf als Empfänger: Er nimmt die vom Gewebe reflektierten Schallimpulse auf, die wiederum eine elektrische Wechselspannung erzeugen. Diese Informationen werden an einen Computer weitergeleitet. Durch die Berechnung der Laufzeit des ausgesandten Signals und der Intensität des empfangenen Echos wird dann ein Live-Bild errechnet, das auf einem Monitor angezeigt oder ausgedruckt werden kann. Der untersuchende Arzt erhält also zweidimensionale Bilder, die ihm eine räumliche Vorstellung von Größe, Form und Struktur des untersuchten Bereiches vermitteln.
Wie läuft eine Ultraschall-Untersuchung ab?
Zuerst wird der Patient, je nach darzustellender Region, entsprechend gelagert. Zur Untersuchung des Bauchraumes beispielsweise liegt der Patient meist auf dem Rücken. Der Arzt bringt ein Gel auf Wasserbasis auf den Schallkopf auf. Wird der Schallkopf ohne Gel auf die Haut gehalten, dann werden die Ultraschallwellen durch die Luft zwischen Schallkopf und Haut vollständig reflektiert. So würde der Arzt keine Ultraschallbilder erhalten. Durch die Bewegung und unterschiedliche Abwinkelung des Schallkopfs auf der Haut kann der Arzt gewünschte Organe und Gewebe aus verschiedenen Richtungen einsehen. Nach Abschluss der Untersuchung, die etwa 5 bis 15 Minuten dauert, kann das Gel abgewischt werden.
Die Sonographie wird heute von fast allen medizinischen Fachdisziplinen verwendet. Aufgrund der risikolosen Anwendung, der hohen Verfügbarkeit und der schnellen Untersuchungsdurchführung ist sie für viele Ärzte so etwas wie der 7. Sinn und wird gelegentlich auch als Stethoskop des 20. Jahrhunderts bezeichnet.
Neben der allgemeinen Anwendung als erstes Bild gebendes Verfahren sind in einigen medizinischen Fachgebieten Spezialanwendungen entstanden. Mit der Hochfrequenz-Sonographie werden nahe der Körperoberfläche liegende Organe wie z. B. die Speicheldrüsen die Schilddrüsen oder die weibliche Brust (Mammasonographie) dargestellt. Mit der so genannten Doppler-Sonographie stehen dem Arzt an speziellen Ultraschallgeräten zusätzliche Informationen über Strömungsrichtung, Geschwindigkeit und Stärke des Blutflusses in Gefäßen zur Verfügung. Farbkodierungen, d.h. farbige Darstellung der arteriellen und venösen Strömung erleichtern die Diagnostik und zahlreiche Messmöglichkeiten erlauben sogar quantitative funktionelle Analysen, besonders an den Halsschlagadern und am Herzen.
Untersuchung und Behandlung von Gefäßerkrankungen
- Angiographie
- CO2-Angiographie
- Katheter-gestützte Behandlung von Gefäßerkrankungen
- Interventionen am Dialyseshunt
Computertomographie (CT)
Die Computertomographie (CT) ist eine radiologische Untersuchungsmethode, mit der Veränderungen im Körperinneren sichtbar gemacht werden können. Wie bei normalen Röntgenuntersuchungen macht man sich dabei die unterschiedliche Durchlässigkeit verschiedener Körpergewebe für Röntgenstrahlen zunutze. Je dichter ein Gewebe ist, desto schlechter lässt es die Strahlen hindurch. So kann man zum Beispiel Knochen, Luft (in der Lunge), Wasseransammlungen im Körper und Weichgewebe unterscheiden: Sie erscheinen in unterschiedlichen Grautönen. Bei einer normalen Röntgenaufnahme überlagern sich die Schatten verschiedener Gewebe, die hintereinander im Strahlengang gelegen sind und daher auf einer Stelle des Films zusammen abgebildet werden. Die Schichttechnik, die den Körper optisch in Querscheiben von weniger als 1mm Dicke "zerlegen" kann, ist hier im Vorteil, da solche Überlagerungseffekte wegfallen. Auch sehr geringe Dichteunterschiede in den Organen selbst oder zwischen den einzelnen Organen werden in der CT erkennbar. Bei normalen Röntgenuntersuchungen hingegen heben sich nur Gewebe voneinander ab, die hinsichtlich ihrer Dichte sehr verschieden sind. Durch die intravenöse Gabe von Kontrastmitteln während der Untersuchung lassen sich zudem Blutgefäße darstellen und Gewebeveränderungen in den Organen genauer und sicherer darstellen.
Heutige Computertomographen sind so genannte Spiral-CTs. Der Patient wird hier nicht schrittweise, sondern kontinuierlich und in wenigen Sekunden durch das Gerät gefahren. Dabei dreht sich die Röntgenröhre fortlaufend um den Patienten, wobei eine spiralförmige Bilderzeugung resultiert. Eine Weiterentwicklung des Spiral-CT stellt das Mehrzeilen-Spiral-CT dar. Mit diesen Geräten sind noch schnellere Untersuchungen möglich, da in diesen Geräten während einer Umdrehung der Röntgenröhre eine Vielzahl von Schichtbildern gleichzeitig erfasst werden können. Mit dieser Technik kann in wenigen Sekunden ein großer Körperabschnitt oder auch der gesamte Körper untersucht werden. Aus den dünnen Schichten lassen sich beliebige Schnittrichtungen berechnen, Bilder in verschiedenen Ebenen, sowie in 3-dimensionaler Form.
Die Rems-Murr-Klinik Schorndorf verfügt über 2 Mehrzeilen-CTs, ein 128 Zeilen- und ein 6-Zeilen-Gerät (an dem vor allem CT-gesteuerten Eingriffe durchgeführt werden). Der 128-Zeiler ist zudem ein Gerät mit dem simultan mit 2 Röntgenstrahlen verschiedener Energie untersucht werden kann (Dual-Energy-CT). Die Anwendungsmöglichkeiten dieser Technik sind sehr vielfältig und eröffnen den Radiologen völlig neue Möglichkeiten. Es sind zum Beispiel sehr exakte Durchblutungs-Untersuchungen von Organen (Herz, Lunge, Leber, etc.) möglich, Untersuchungen, bei denen bestimmte Gewebe (z.B. Knochen) aus den Bildern digital entfernt werden können, sowie Gefäßdarstellungen bei Patienten, die z.B. aufgrund einer Nierenerkrankung nur geringe Mengen Kontrastmittel erhalten dürfen.
Patientenvorbereitung
Bei vielen Untersuchungen ist die Injektion von jodhaltigen Kontrastmitteln notwendig. Bitte informieren Sie uns über eventuelle Jodallergien, bzw. Kontrastmittelunverträglichkeiten. Wichtig auch in diesem Zusammenhang: Liegt eine Schilddrüsenüberfunktion vor?Bei Untersuchungen des Bauchraums empfiehlt es sich, je nach Fragestellung, den Darmtrakt zu kontrastieren um Fremdgewebe (Tumore, Wasseransammlungen, etc.) besser abgrenzen zu können. Sie sollten daher vor der Untersuchung des Bauchraums möglichst wenig essen. Meist müssen 1000-1500 ml Flüssigkeit verteilt über einen Zeitraum von 90-120 Minuten getrunken werden. Bitte beachten Sie dies.
Für alle anderen Untersuchungen ist keinerlei Vorbereitung notwendig.
Untersuchungsdauer
Die Untersuchung selber dauert nur wenige Minuten, inklusive der Vorbereitung im Untersuchungsraum selber. Die eigentliche Untersuchung ist sogar in Sekunden erledigt.
Die Bildberechnung dauert, je nach Fragestellung (z.B. 3-Dimensionale Rekonstruktionen, etc), meistens erheblich länger als die Untersuchung selbst. Nicht immer steht darum das Untersuchungsergebnis mit Beendigung der Untersuchung gleich fest.
Kernspintomographie (MRT)
Kernspintomographien (MRT) werden für unsere Patienten in der Radiologischen Gemeinschaftspraxis im Gesundheitszentrum (GEZE) angefertigt.
Die Praxis befindet sich im Untergeschoss des GEZE, dem neuen Eingangsflügel der Rems-Murr-Klinik Schorndorf. Die Röntgenabteilung der Klinik und die Radiologische Gemeinschaftspraxis arbeiten bei der Patientenversorgung sehr eng zusammen.
Unseren Patienten stehen in der Praxis 2 Kernspintomographen (1,5 und 1,0 Tesla), ausgestattet mit modernster Software, zur Verfügung.
Weitere Informationen finden Sie hier.
Mammographie
Mammographien werden für unsere Patientinnen in der Radiologischen Gemeinschaftspraxis im Gesundheitszentrum (GEZE) angefertigt.
Die Praxis befindet sich im Untergeschoss des GEZE, dem neuen Eingangsflügel der Rems-Murr-Klinik Schorndorf. Die Röntgenabteilung der Klinik und die Radiologische Gemeinschaftspraxis arbeiten bei der Patientenversorgung sehr eng zusammen.
Unseren Patientinnen steht in der Praxis ein hochmodernes, volldigitales Mammographiegerät zur Verfügung.
Weitere Informationen finden Sie hier.
Nuklearmedizinische Untersuchungen
Nuklearmedizinische Untersuchungen werden für unsere Patienten in der Radiologischen Gemeinschaftspraxis im Gesundheitszentrum (GEZE) durchgeführt.
Die Praxis befindet sich im Untergeschoss des GEZE, dem neuen Eingangsflügel der Rems-Murr-Klinik Schorndorf. Die Röntgenabteilung der Klinik und die Radiologische Gemeinschaftspraxis arbeiten bei der Patientenversorgung sehr eng zusammen.
Unseren Patienten steht in der Praxis eine hochempfindliche SPECT-fähige Gammakamera zur Verfügung.
Weitere Informationen finden Sie hier.
Röntgenreizbestrahlung (Orthovolttherapie)
Hierbei handelt es sich um ein Therapieverfahren zur Behandlung von entzündlich/ degenerativen Erkrankungen von Gelenken und benachbarten Weichteilen.
Typische Beispiele für diese Erkrankungen sind:
- Verschleißerscheinungen der Schultergelenke, zum Teil einhergehend mit Sehnenentzündungen und -verkalkungen
- schmerzhafte Fersensporne
- Reizzuständen der Achillessehne oder des Ellenbogens (sog. Tennisarm)
- Verschleiß (Arthrose) im Bereich der Hände, z.B. der Daumensattelgelenke.
- Reizzustände der Knie- und Hüftgelenke, z.B. im Zusammenhang mit Arthrosen oder Meniskusschäden, sowie nach Prothesen-Operationen
Bei der Röntgenreizbestrahlung wird der erkrankte Bezirk mit einer niedrig dosierten Röntgenbestrahlung mehrfach behandelt, wobei die Einzelbestrahlung in der Regel nur etwa 20 Sekunden dauert. Durch die Bestrahlung kommt es zu einer Rückbildung der entzündlichen Veränderungen im erkrankten Areal und somit auch der Schmerzsymptome, wobei allerdings berücksichtigt werden muss, dass die vollständige Wirkung der Behandlung erst mit einer Verzögerung von zum Teil mehreren Wochen einsetzt. Die Dosis der Bestrahlung ist äußerst gering und nicht mit der hohen Dosis vergleichbar, wie sie zum Beispiel bei der Behandlung von Krebserkrankungen eingesetzt werden muss, so dass es auch nicht zu einer Strahlenschädigung zum Beispiel der Haut kommt. Auf diese Weise kann in einem sehr hohen Prozentsatz eine dauerhafte Besserung der Beschwerden erreicht werden, auch wenn andere Therapieverfahren vorher versagt haben. Diese streng lokal angewandte physikalische bzw. physikalisch-chemische Therapie stellt eine echte Alternative zur medikamentösen Allgemeinbehandlung mit Steroiden (Cortison und ähnliche Substanzen) und nicht steroidalen Antirheumatika dar, die bekanntlich erhebliche Nebenwirkungen auf den Organismus haben können (Magen, Nieren, Knochen und Knochenmark, Allergien).
Biopsien
Wenn ihr Arzt im Rahmen einer Vorsorgeuntersuchung oder bei einer Kontrolluntersuchung nach einer Tumorerkrankung Veränderungen an Organen, Lymphknoten oder Weichteilen findet, muss geklärt werden, worum es sich dabei genau handelt. Erst dann kann sicher entschieden werden, ob eine weitere Therapie nötig ist. Man braucht dazu eine kleine Gewebeprobe aus der fraglichen Veränderung.
Es war bis vor einigen Jahren notwendig, diese Proben durch einen chirurgischen Eingriff zu gewinnen. Mittlerweile gibt es hierzu aber sehr viel einfachere und schonendere Methoden. Dazu gehört vor allem, die CT-gesteuerte Biopsie, ein Verfahren, dass in der Rems-Murr-Klinik Schorndorf bereits seit vielen Jahren durchgeführt wird.
Unter örtlicher Betäubung wird eine sehr feine Nadel in die Gewebsveränderung eingeführt und dann kleine Gewebsstücke entnommen. Dazu liegt der Patient in der Computertomographie, wodurch das Vorführen der Nadel mit größter Sicherheit und Präzision möglich ist.
Folgende Organe können in Schorndorf biopsiert werden:
- Leber
- Lymphknoten
- Lunge
- Nieren
- Bauchspeicheldrüse
- Weichteile
- Knochen
Je nach Risiko des Eingriffs erfolgt die Intervention ambulant oder kurzstationär (eine Übernachtung in der Klinik zur Überwachung). In allen Fällen erfolgt zuvor ein separates Aufklärungsgespräch, in dem Sie uns alle Ihre Fragen stellen können und genau über den Ablauf der Intervention aufgeklärt werden.
PICC-Line Katheter
1. Wozu dient ein zentraler Venen-Katheter?
Viele Patienten brauchen einen sogenannten zentral-venösen Zugang. Dies ist ein Katheter, der direkt in eine zentrale Vene (in unmittelbarer Nähe des Herzens) einmündet. Zentral-venöse Zugänge können aus folgenden Gründen erforderlich sein:
- Chemotherapie
- Intravenöse Ernährung
- Notwendigkeit regelmäßiger Bluttransfusionen
- Regelmäßige Blutabnahme oder Infusionstherapie bei schlechten Armvenen
- Regelmäßige Messung der zentral-venösen Venendrucks
2. Welche Arten von zentralen Kathetern gibt es?
a) Der zentrale Venenkatheter (ZVK)
Für kurzzeitige zentral-venöse Therapien stehen die von der Hals- oder Schlüsselbeinvene eingeführten zentralvenösen Katheter (ZVK) zur Verfügung, welche vor allem in der Intensivmedizin und unmittelbar im Anschluss an eine Operation zum Einsatz kommen. Es wird empfohlen, den ZVK nicht länger als 14 Tage zu belassen. Eine ambulante Therapie über einen ZVK ist in der Regel nicht möglich.
b) Der Portkatheter (Port)
Portkathetersysteme bestehen aus einem Reservoir, welches unter die Haut (meistens unterhalb des Schlüsselbeins) implantiert wird und einem von dort unter der Haut in eine zentrale Vene einmündenden Katheter. Das Reservoir wird mit einer speziellen Nadel durch die Haut angestochen.
Portsysteme eignen sich sehr gut für langfristige zentral-venöse Therapien. Sie werden bei einer voraussichtlichen Therapiedauer von mehr als zwei bis vier Monaten angewendet. Da der Port komplett im Körper eingeschlossen ist, ist bei diesem System die Infektionsgefahr des Katheters am geringsten, Baden und auch Schwimmen sind möglich. Die Nachteile der Portsysteme für die Patienten sind vor allem die aufwendigere Implantation, die mit einem kleinen chirurgischen Eingriff verbunden ist. Auch die Entfernung des Systems ist nur operativ möglich. Die Implantation eines Ports kann in der Radiologie der Rems-Murr-Klinik erfolgen.
c) PICC-Line Katheter (PICC)
Eine Alternative zu den Portkathetersystemen stellen die peripher eingeführten zentralvenösen Katheter („peripherally inserted central venous catheter“(PICC)) dar. Sie werden unter Ultraschallkontrolle und örtliche Betäubung über eine Armvene eingeführt, meistens knapp oberhalb der Ellenbeuge. Von dort wird ein Katheter unter Durchleuchtungskontrolle bis in die große Hohlvene vorgeführt. An der Einstichstelle bleibt das Anschlussteil des Katheters sichtbar, wird an der Haut mit speziellen Systemen fixiert und steril verbunden.
Ein PICC kann bis zu vier Monate, bei guter Pflege aber auch länger benutzt werden. Im Gegensatz zum ZVK kann beim PICC genau wie beim Port die zentral-venöse Therapie auch ambulant durchgeführt werden. Im Gegensatz zum Port erfolgt beim PICC dabei keinerlei Punktion mehr durch die Haut. Der PICC ist darüber hinaus auch für die Blutabnahme geeignet. Auch Kontrastmittelinjektionen (z.B. Computertomographie) können über den PICC erfolgen, eine erneute Venenpunktion ist nicht nötig.
Bei sorgfältiger Pflege sind Infektionen des Katheters sehr selten. Auch Duschen ist mit Hilfe spezieller Verbände möglich. Der Katheter sollte aber niemals ins Wasser getaucht werden.
Der PICC kann ambulant implantiert werden. Im Gegensatz zum Port sind eine Operation und eine Narkose nicht notwendig. Wenn der Katheter nicht mehr benötigt wird, kann er problemlos innerhalb weniger Minuten entfernt werden.
Port-Anlage
Patienten, die sich einer Chemotherapie unterziehen müssen, benötigen meistens einen intravenösen Port.
Chemotherapeutische Medikamente reizen die Venenwände, so dass es schnell zu Entzündungen und Thrombosen der Venen am Arm oder dem Handrücken kommt. Denn diese Venen haben einen relativ kleinen Durchmesser und das Blut fließt darin sehr langsam. Deshalb kommt es zu einem intensiven Kontakt der Venenwände mit den aggressiven Medikamenten. Im Körperinneren dagegen liegen die großen Venenstämme, die einen großen Durchmesser und einen hohen Blutfluss haben. Dort werden die Chemotherapeutica schnell verdünnt und im Körper verteilt, so dass es zu keinen solchen Problemen kommen kann.
Ein Port besteht aus einem dünnen Venenkatheter und einem Portreservoir (Portkammer). Der Katheter wird von der Schlüsselbeinvenen oder Oberarmvene im Inneren des Gefäßes bis fast an die Veneneinmündung zum Herzen vorgeschoben, dort herrscht der größte Blutfluss. Das andere Ende wird an das Reservoir angeschlossen, welches unter die Haut implantiert wird, sodass Katheter und Reservoir komplett von der Haut bedeckt sind.
Wurde die Schlüsselbeinvene punktiert, erfolgt die Implantation der Portkammer unterhalb des Schlüsselbeins (thorakaler Port). Beim Einbringen des Katheters über die Oberarmvene kann das Reservoir am Oberarm oder an der Unterarm-Innenseite implantiert werden (brachialer Port / Miniport). Die Medikamentengabe über einen Port erfolgt dann durch Punktion der Portkammer mit einer speziellen Nadel. Diese Ports können monate- oder jahrelang verwendet werden.
Vor allem viele weibliche Patienten bevorzugen den brachialen Port gegenüber dem Port am Oberkörper, da er praktisch unsichtbar ist, und am Decoltée keine Narbe verursacht.
Welche Komplikationen sind möglich?
Die Portimplantation erfolgt in der Abteilung für Radiologie der Rems-Murr-Kinik Schorndorf minimal-invasiv in der Angiographie. Sie beinhaltet dennoch die üblichen Risiken eines kleinen chirurgischen Eingriffs: Blutung, Wundinfektion, sowie beim thorakalen Port das Risiko einer Lungenverletzung (Pneumothorax). Da die Punktion ultraschallgesteuert erfolgt, ist dieses Risiko allerdings viel geringer als bei anderen Implantationsverfahren.
Im weiteren Verlauf kann es zum Verschluss der Vene kommen, in welche der Katheter implantiert wurde (Thrombose). Dieses Risiko ist umso geringer, je größer der Durchmesser der Venen ist. Deshalb ist das Thromboserisiko beim brachialen Port (Miniport) etwas höher, als beim thorakaler Port. Auch das Eindringen von Keimen in den Port ist möglich und kann zu Infektionen führen. In diesem Fall muss der Port wieder entfernt werden.
Welcher Port für Sie am geeignetsten ist, hängt zum einen von den bei Ihnen bestehenden anatomischen Voraussetzungen ab, aber auch von Ihren persönlichen Wünschen und Ihrer Lebenssituation. In einem ausführlichen vorherigen Aufklärungsgespräch können wir Sie entsprechend beraten.
Interventionelle Tumortherapie (TACE und Thermoablation)
Neben den klassischen Verfahren (Operation und Chemotherapie) gibt es neue interventionelle Verfahren zur Krebstherapie. Diese sind vor allem geeignet zur Behandlung von Lebertumoren und Lebermetastasen. Aber auch andere Krebsformen können mit diesen Methoden erfolgreich behandelt werden.
In der Abteilung für diagnostische und interventionelle Radiologie an der Rems-Murr-Klinik Schorndorf können wir unseren Patienten folgende interventionellen Therapieverfahren anbieten:
Transarterielle Chemoembolisation (TACE)
Dies ist eine Methode zur lokalen Behandlung von Lebertumoren oder Lebermetastasen direkt durch die Arterien, von denen die Tumore mit Blut versorgt werden. Zunächst können Medikamente (Chemotherapeutica) direkt in das Tumorgewebe infundiert werden. Anschießend werden die Tumorgefäße verschlossen, sodass es zu einem Tumorinfarkt kommt. Die Behandlung erfolgt angiographisch gesteuert. Weitere Informationen zur transarteriellen Chemoembolisation finden Sie hier.
Thermoablation (Mikrowellenablation)
Die gezielte Applikation von Hitze ins Innere eines Tumors führt zur Gerinnung der Eiweiße im Tumor und zu dessen Absterben. Die Hitze wird über Sonden verabreicht, welche unter Bildsteuerung (CT oder Sographie) exakt platziert werden können. Weitere Informationen zur Thermoablation finden Sie hier.
Welche Therapie im Einzelfall geeignet ist, wird in der wöchentlich stattfindenden Tumorkonferenz der Rems-Murr-Kliniken besprochen. Dabei sind alle spezialisierten Fachabteilungen vertreten:
- Hämatologie und Onkologie
- Gastroenterologie
- Chirurgie
- Gynäkologie
- Radiologie
- Strahlentherapie
- Pathologie
Die Anmeldung von Patienten zur Tumorkonferenz erfolgt über die betreuenden Haus- und Fachärzte.
CT-gesteuerte Schmerztherapie
Microinvasive Behandlung von Rückenschmerzen im CT
Chronische Rückenschmerzen sind eine Volkskrankheit. Statistisch gesehen leiden in Deutschland zur Zeit 27-40% der Menschen daran. Etwa 70% haben mindestens einmal im Jahr und etwa 80% mindestens einmal im Leben Rückenschmerzen. Damit erkranken Deutsche im internationalen Vergleich eher häufig.
Bei Männern sind Rückenschmerzen mit 14 % die häufigste, bei Frauen mit 11% die zweithäufigste Ursache für Arbeitsausfälle. Die volkswirtschaftliche Bedeutung dieser Beschwerden ist dementsprechend hoch. Die Arbeitsausfälle durch Rückenschmerzen verursachten in der BRD 1990 einen geschätzten Schaden von ca. 23,6 Milliarden DM.
Die Ursachen der Beschwerden sind vielfältig und beruhen zum überwiegenden Teil auf Fehlhaltungen bzw. Fehlbelastungen der Wirbelsäule. Hieraus resultieren Verschleißerscheinungen an den kleinen Wirbelgelenken, sowie an den Bandscheiben. Durch Veränderungen der Bandscheiben (Protrusion oder Prolaps des Bandscheibenkerns), aber auch durch Formveränderungen der knöchernen und ligamentären Strukturen kann es zu einem Druck auf die Wurzeln der Spinalnerven kommen, die infolgedessen anschwellen und erhebliche, ins Bein ausstrahlende Schmerzen verursachen. Man spricht dann von radikulären Schmerzen (von „radix“- die Wurzel). Aber auch eine Schmerzentstehung in den kleinen Wirbelgelenken (den „Facettengelenken“) ist sehr häufig, diese Schmerzen können ebenfalls ins Gesäß und ins Bein ausstrahlen, werden aber als „pseudoradikulär“ bezeichnet. Wirbelgleiten und Spinalkanalstenosen sind weitere mögliche Ursachen von chronischen Rückenschmerzen.
Bei Lähmungserscheinungen bzw. anderen schweren neurologischen Ausfällen ist ein operatives Vorgehen unumgänglich. Wirbelsäulenoperationen, die lediglich auf Grund von chronischen Rückenschmerzen vorgenommen werden, zeigen allerdings oftmals ein unbefriedigendes Ergebnis. Bei genauem Hinsehen zeigt sich leider oft, dass diese Operationen zu früh erfolgen bzw. vorab nicht alle konservativen Möglichkeiten ausgeschöpft wurden.
Eine sehr effektive und bewährte Methode stellt dabei die CT-gesteuerte Schmerztherapie als microinvasives Verfahren dar. In Deutschland wird diese Therapie seit Anfang der 90er Jahre eingesetzt und ist in den letzten Jahren vor allem durch die Arbeiten und Auftritte von Prof. Dietrich Grönemeyer bekannt geworden. Der große Vorteil liegt in der Möglichkeit, die schmerzlindernden Medikamente millimetergenau und in hoher Konzentration an den Ort zu bringen, an dem die Schmerzen entstehen und die Lage der verwendeten Injektionsnadel, sowie die Medikamentenausbreitung überprüfen zu können.
Die zu erreichenden Orte sind zum einen die Nervenwurzeln und zum anderen die kleinen Wirbelgelenke (Facettengelenke). Als schmerzauslösende Ursache wird hier eine nichtbakterielle Entzündungsreaktion in den Wirbelgelenken bzw. einer Nervenwurzel betrachtet. Diese entsteht durch abnutzungsbedingte Überbelastung der Gelenke oder durch mechanischen Druck auf eine Nervenwurzel (knöcherne Verengung, Bandscheibenvorfall, etc.). Man spritzt ein langwirksames entzündungshemmendes Medikament (Depot-Cortison-präparat), sowie in der Regel ein ebenfalls lang wirksames Lokalanästhetikum unmittelbar an den Ort dieser Entzündung. Man erreicht damit eine rasche Entzündungshemmung, der Nerv schwillt ab und es kommt zu einer Schmerzlinderung. Nach ca. 3-4 Wochen kann die Behandlung wiederholt werden.
Im Verlauf der Behandlung gehen die Schmerzen immer weiter zurück, so dass nach 3-6 Injektionen die Behandlung meistens beendet werden kann. Ergänzend muss eine geeignete Physiotherapie erfolgen, die allerdings oftmals erst durch die Schmerztherapie möglich wird.
Behandlungstechnik
Die Behandlungsmöglichkeiten umfassen im wesentlichen:
- Periradikuläre Therapie (PRT)
- Facettenblockade und Radiofrequenztherapie der Facettengelenke (Facettenkoagulation)
- CT-gesteuerte Sympathicolyse
- Ozon-Nukleolyse der Bandscheibe


